نوزادی که قبل از هفته 37 بارداری، یعنی قبل از بلوغ کامل متولد شود، نوزاد نارس محسوب میشود. کمی کمتر از 12٪ از کل نوزادان نارس هستند. به طور کلی، میزان زایمانهای زودرس در حال افزایش است و دلیل اصلی آن تعداد زایمانهای زیاد در سالهای اخیر است. دوقلوها و چند قلوهای دیگر تقریباً شش برابر بیشتر از سایر نوزادانی که به دنیا میآیند، نارس هستند. میزان تولدهای نوزادان نارس یک قلو نیز هر ساله اندکی افزایش مییابد.
وزن بسیاری از نوزادان نارس یا زودرس نیز کمتر از 2500 گرم ( 2 کیلو و 500 گرم) است و ممکن است به آنها وزن کم هنگام تولد (LBW) گفته شود.
درباره نوزادان نارس
نوزادان متولد شده بین هفتههای 34 تا 37 بارداری را اغلب نوزادان نارس یا زودرس میدانند. نوزادان دیررس اغلب بسیار بزرگتر از نوزادان نارس هستند.
نوزادان نارس معمولاً از بدو تولد سالم به نظر میرسند اما ممکن است با مشکلات بیشتری نسبت به نوزادان کامل (فول ترم) مواجه شوند. این نوزادان به دلیل اندازه کوچکتر، ممکن است در حفظ دمای بدن خود مشکل داشته باشند. آنها اغلب در شیردهی و شیردادن با بطری مشکل دارند و ممکن است به دفعات بیشتر غذا بخورند. آنها معمولاً به خواب بیشتری احتیاج دارند و حتی ممکن است با شیر خوردن به خواب بروند.
نوزادان نارس ممکن است دچار مشکلات تنفسی نیز باشند، گرچه این موارد اغلب قبل از رفتن نوزادان از بیمارستان به خانه مشخص میشود. این نوزادان همچنین در معرض خطر بیشتری برای عفونت و زردی هستند و باید علائم این شرایط را تحت نظر داشت. نوزادان نارس دیررس باید در یکی دو روز اول پس از رفتن به خانه از بیمارستان توسط یک پرستار تحت نظر قرار بگیرند.
علت به دنیا آمدن نوزاد نارس چیست؟

عوامل زیادی با زایمان زودرس مرتبط هستند. برخی مستقیماً باعث زایمان و نوزاد زودرس میشوند، در حالی كه برخی دیگر میتوانند مادر یا نوزاد را بیمار كرده و به زایمان زودرس نیاز داشته باشند. عوامل زیر ممکن است در زایمان زودرس نقش داشته باشند:
عوامل مادری:
- پره اکلامپسی (فشار خون بالا در بارداری، همچنین به عنوان توکسمی یا فشار خون حاملگی شناخته میشود)
- بیماری پزشکی مزمن (مانند بیماری قلبی یا کلیوی)
- عفونت (مانند استرپتوکوک گروه B، عفونتهای دستگاه ادراری، عفونتهای واژن، عفونتهای بافت جنین / جفت)
- مصرف مواد مخدر (مانند کوکائین)
- ساختار غیر طبیعی رحم
- عدم توانایی دهانه رحم (عدم توانایی دهانه رحم در بسته ماندن در دوران بارداری)
- زایمان زودرس قبلی
عوامل مرتبط با بارداری:
- عملکرد غیر طبیعی جفت
- جفت سرراه (موقعیت خوابیده پایین جفت)
- جدا شدن جفت (جدا شدن زودرس از رحم)
- پارگی زودرس غشاها (کیسه آمنیوتیک)
- پلی هیدرامنیوس (مایعات آمنیوتیک بیش از حد)
عوامل مرتبط با جنین:
- وقتی رفتار جنین نشان میدهد محیط داخل رحمی سالم نیست
- حاملگی چند قلو (دوقلو، سه قلو یا بیشتر)
چرا نارس بودن نوزاد نگران کننده است؟

نوزادان نارس قبل از بلوغ کامل بدن و اندام، به دنیا میآیند. این نوزادان غالباً کوچک، دارای وزن کم هنگام تولد (کمتر از 2500 گرم یا 2کیلو و 500گرم) هستند و ممکن است به تنفس، غذا خوردن، مبارزه با عفونت و گرم ماندن نیاز داشته باشند. نوزادان بسیار نارس، به ویژه متولدین قبل از 28 هفته بسیار آسیب پذیر هستند. بسیاری از اعضای بدن آنها ممکن است برای زندگی خارج از رحم مادر آماده نباشند و برای عملکرد بسیار خوب نارس باشند.
برخی از مشکلاتی که ممکن است نوزادان نارس تجربه کنند عبارتند از:
بی ثباتی دما:
- عدم توانایی در گرم ماندن به دلیل چربی کم بدن.
مشکلات تنفسی:
- سندرم دیسترس تنفسی نوزاد (که قبلاً بیماری غشای هیالین نامیده میشد). وضعیتی که در آن کیسههای هوا به دلیل کمبود سورفکتانت در ریهها نمیتوانند باز بمانند.
- بیماری مزمن ریه / دیسپلازی برونش ریوی. اینها مشکلات تنفسی طولانی مدت است که در اثر آسیب به بافت ریه ایجاد میشود.
- نشت هوا از فضای طبیعی ریه به داخل بافتهای دیگر.
- تکامل ناقص ریه.
- آپنه (توقف تنفس). این در حدود نیمی از نوزادان متولد شده در هفته 30 یا قبل از آن اتفاق میافتد.
قلبی عروقی:
- مجرای شریانی (PDA). یک بیماری قلبی که باعث دور شدن خون از ریهها میشود.
- فشار خون خیلی پایین یا خیلی زیاد.
- ضربان قلب پایین. این اغلب با آپنه اتفاق میافتد.
خون و متابولیسم:
- کم خونی. ممکن است نوزاد به انتقال خون نیاز داشته باشد.
- زردی. این به دلیل عدم بلوغ عملکرد کبد و دستگاه گوارش است.
- سطح کم یا خیلی زیاد مواد معدنی و سایر مواد موجود در خون مانند کلسیم و گلوکز (قند).
- عملکرد نارس کلیه.
دستگاه گوارش:
- مشکل تغذیه. بسیاری از نوزادان نارس قادر به مکیدن و بلع قبل از هفته 35 بارداری نیستند.
- هضم ضعیف.
- انتروکولیت نکروزان (NEC). یک بیماری جدی روده که در نوزادان نارس رایج است.
نورولوژیک:
- خونریزی داخل بطنی. این خونریزی در مغز است.
- لوکومالاسی پیرامون بطنی. نرم شدن بافتهای مغز در اطراف بطنها (فضاهای مغز حاوی مایع مغزی نخاعی).
- ضعف تون عضلانی.
- تشنج. این مسئله ممکن است به دلیل خونریزی در مغز اتفاق بیافتد
- رتینوپاتی نارس. این رشد غیر طبیعی رگهای خونی در چشم کودک است.
عفونتها:
- نوزادان نارس بیشتر در معرض عفونت هستند و ممکن است به آنتی بیوتیک نیاز داشته باشند. نوزادان نارس نیز میتوانند در دراز مدت مشکلات سلامتی داشته باشند. به طور کلی، هر چه کودک نارستر باشد، مشکلات جدیتر و طولانی مدت نیز وجود دارد.
چه چیزی میتواند از نارس بودن نوزاد جلوگیری کند؟
به دلیل پیشرفتهای فوق العاده در مراقبت از نوزادان بیمار و نارس، تعداد بیشتری از نوزادان علیرغم اینکه زود به دنیا میآیند و بسیار کوچک هستند، زنده میمانند. اما جلوگیری از زایمان زودرس بهترین راه برای ارتقا سلامت نوزادان است.
مراقبتهای دوران بارداری یک عامل اساسی در جلوگیری از تولد زودرس و نوزادان کم وزن است. در ویزیتهای قبل از تولد، میتوان سلامت مادر و جنین را بررسی کرد. از آنجا که تغذیه و افزایش وزن مادر با افزایش وزن نوزاد هنگام تولد مرتبط است، داشتن یک رژیم غذایی سالم و افزایش وزن در بارداری ضروری است. مراقبتهای دوران بارداری نیز در شناسایی مشکلات و سبک زندگی مهم است که میتواند خطرات نوزاد و زایمان زودرس را افزایش دهد. برخی از راههای کمک به جلوگیری از نارس بودن نوزاد و ارائه بهترین مراقبت از نوزادان نارس ممکن است شامل موارد زیر باشد:
- شناسایی مادران در معرض خطر زایمان زودرس
- آموزش به مادران دربارهی علائم نوزاد زودرس
- پرهیز از کار سنگین یا تکراری یا ایستادن به مدت طولانی که میتواند خطر زایمان زودرس را افزایش دهد
- شناسایی و درمان به موقع زایمان زودرس
ویژگیهای نوزادان نارس چیست؟
موارد زیر متداولترین خصوصیات کودک نارس است. با این حال، هر کودک ممکن است ویژگیهای مختلف این بیماری را نشان دهد. مشخصات ممکن است شامل موارد زیر باشد:
- کودک کوچک است، وزن او اغلب کمتر از 2500 گرم است
- پوستی نازک، براق، صورتی یا قرمز دارد که به راحتی میتوان رگها را دید
- چربی بدنش کم است
- موی سر کمی دارد، اما ممکن است مقدار زیادی لانگو (موهای نرم بدن) داشته باشد
- گریه و تن بدن ضعف است
- دستگاه تناسلی ممکن است کوچک و رشد کافی نداشته باشد
ویژگیهای نوزاد نارس ممکن است شبیه سایر مشکلات پزشکی باشد و برای تشخیص آن همیشه با پزشک کودک خود مشورت کنید.
برای نارس بودن نوزاد چه باید کرد؟
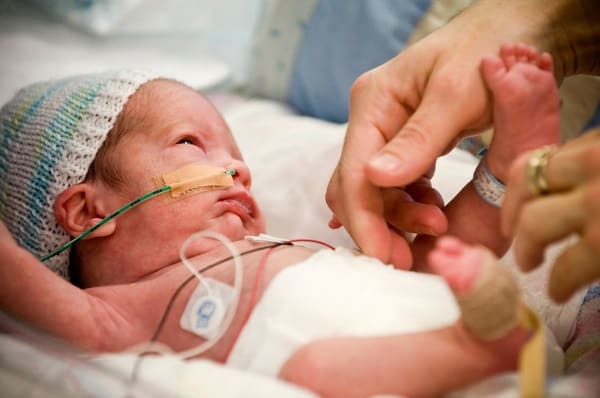
درمان خاص برای نارس بودن توسط پزشک کودک شما بر اساس موارد زیر تعیین میشود:
- سن حاملگی، سلامت کلی و سابقه پزشکی کودک شما
- میزان بیماری
- تحمل داروها یا روشهای خاص درمانی
- انتظارات از روند بیماری
- نظر یا اولویت شما
درمان ممکن است شامل موارد زیر باشد:
کورتون درمانی قبل از تولد
یکی از مهمترین قسمتهای مراقبت از نوزادان نارس، دارویی به نام کورتیکواستروئیدها است. تحقیقات نشان داده است که دادن داروی استروئیدی به مادر حداقل 48 ساعت قبل از زایمان زودرس، میزان بروز و شدت بیماری تنفسی را در نوزاد بسیار کاهش میدهد. یکی دیگر از مزایای مهم درمان استروئیدی، کاهش خونریزی داخل بطنی (خونریزی در مغز کودک) است. اگرچه مطالعات مشخص نیست، اما ممکن است استروئیدهای قبل از تولد به کاهش بروز آنتروکولیت نکروزان و مجرای شریانی باز نیز کمک کنند. در صورت احتمال زایمان زودرس، ممکن است بین هفتههای 24 تا 34 بارداری، استروئیدهایی برای مادران تجویز شود. قبل از آن زمان یا بعد از آن، دارو معمولاً موثر نیست.
نوزادان نارس معمولاً در بخش خاصی به نام بخش مراقبتهای ویژه نوزادان (NICU) نیاز به مراقبت دارند. NICU ترکیبی از فناوری پیشرفته و متخصصان آموزش دیده برای مراقبتهای تخصصی از کوچکترین بیماران است. تیم NICU توسط یک متخصص نئوناتولوژیست، که پزشک اطفال است، با آموزشهای اضافی در مراقبت از نوزادان بیمار و نارس، هدایت میشود.
مراقبتهای دیگر
مراقبت از نوزادان نارس نیز ممکن است شامل موارد زیر باشد:
- تختخوابهای کنترل شده دما
- نظارت بر دما، فشار خون، ضربان قلب و تنفس و میزان اکسیژن
- دادن اکسیژن اضافی توسط ماسک یا دستگاه تنفس
- هواکشهای مکانیکی (دستگاه تنفس) برای انجام کار تنفس برای کودک
- مایعات داخل وریدی (IV) برای داروها یا هنگامی که نوزاد نمیتواند تغذیه شود
- قرار دادن کاتترها (لوله کوچک) در بند ناف برای دادن مایعات و داروها و خونگیری
- گرافی (برای تشخیص مشکلات و بررسی محل قرارگیری لوله)
- اگر کودک نمیتواند برای شیر مادر یا شیر خشک مک بزند، گاهی اوقات یک لوله در معده قرار میگیرد. شیر مادر مزایای بسیاری برای نوزادان نارس دارد زیرا حاوی مصونیت مادر و بسیاری از مواد مغذی مهم است.
- داروها و سایر درمانها برای عوارض، مانند آنتی بیوتیکها
- مراقبت به روش کانگورویی. روشی برای مراقبت از نوزادان نارس با استفاده از تماس پوست به پوست با والدین برای ایجاد تماس و کمک به دلبستگی والدین و نوزادان است. مطالعات نشان داده است که نوزادانی که تحت روش “کانگورویی” هستند ممکن است مدت زمان کوتاهتر در بخش مراقبت از نوزادان NICU داشته باشند.
چه زمانی نوزاد نارس میتواند از بیمارستان به خانه برود؟
نوزادان نارس غالباً برای تکامل و رشد نیاز به زمان دارند. تا زمانی که نوزاد شیر خوردن را یاد نگیرد و همچنین افزایش وزن مداوم پیدا نکند در بیمارستان تحت مراقبت است. نوزادان نارس بسته به شرایطشان اغلب تا رسیدن به موعد به دنیا آمدنشان در بیمارستان میمانند.
برای کسب اطلاعات در مورد معیارهای خاص ترخیص نوزادان نارس در بیمارستان خود، با بهترین متخصص اطفال در اصفهان مشورت کنید. اهداف کلی ترخیص نوزاد ممکن است شامل موارد زیر باشد:
- برطرف شدن بیماریهای جدی
- نرمال شدن دمای بدن نوزاد. کودک باید بتواند در یک گهواره باز گرم بماند.
- توانایی نوزاد در مک زدن سینهی مادر برای شیر یا بطری شیر خشک
- عدم آپنه اخیر یا ضربان قلب پایین
- والدین میتوانند مراقبتهای دارویی و تغذیهای نوزاد را انجام دهند
قبل از ترخیص، نوزادان نارس نیز برای بررسی مشکلات مربوط به نارس بودن به معاینه چشم و تست شنوایی نیاز دارند. والدین برای مراقبت از نوزاد و واکسیناسیون به نوزاد در مورد ویزیتهای بعدی با پزشک متخصص اطفال نیاز به اطلاعات دارند. در بسیاری از بیمارستانها برنامه های مراقبت بهداشتی ویژه پیگیری برای نوزادان نارس و کم وزن وجود دارد.
حتی اگر آنها در غیر این صورت آماده ترخیص شدن هستند، برخی از نوزادان همچنان نیاز به مراقبتهای خاصی مانند اکسیژن اضافی یا تغذیه با لوله دارند. با آموزش و تجهیزات مناسب، این نوزادان اغلب میتوانند در خانه توسط والدین مراقبت شوند. در صورت نیاز به مراقبت ویژه، یک پرستار اغلب میتواند به هماهنگی برنامههای ترخیص کمک کند.
کاهش خطر خفگی در نوزادان نارس
نوزادان نارس در معرض خطر بیشتری برای سندرم مرگ ناگهانی نوزاد (SIDS) هستند و باید قبل از ترخیص از بیمارستان به پشت بخوابند. لطفاً با پزشک نوزاد خود در مورد این توصیهها صحبت کنید تا خطر ابتلا به SIDS و سایر مرگهای مربوط به خواب در نوزادان از تولد تا 1 سالگی را کاهش دهد:
- مطمئن شوید که کودک شما واکسینه شده است. نوزادی که کاملاً واکسینه شده باشد میتواند 50٪ خطر ابتلا به SIDS را کاهش دهد.
- به نوزاد خود شیر دهید. متخصصین اطفال، شیردهی را حداقل برای شش ماه توصیه میکنند.
- نوزاد خود را برای خواب یا چرت زدن به پشت بخوابانید. این میتواند خطر ابتلا به SIDS، آسپیراسیون و خفگی را کاهش دهد. هرگز کودک خود را روی پهلو یا شکم نخوابانید. اگر کودک شما بیدار است، در حالیکه وضعیتش را مشاهده میکنید او را روی شکم بگذارید تا احتمال صاف شدن سر کودک را کاهش دهد و عضلات شکمی تقویت شود.
- اگر رفلاکس معده یا مری در کودک شما تشخیص داده شده است، قبل از بالا بردن سر گهواره با پزشک صحبت کنید.
- اگر نوزاد از شیر مادر تغذیه نمیکند، برای خوابیدن به او پستانک بدهید. در صورت تغذیه نوزاد با شیر مادر، پزشکان توصیه میکنند که استفاده از پستانک تا زمانی که نوزاد هنوز شیردهی را کامل درک نکرده است، به تعویق بیفتد. اگر کودک شما قبل از اینکه بتواند مستقیماً از سینهی مادر تغذیه کند، از پستانک استفاده کرده است وحشت نکنید. از یک مشاور شیردهی برای انتقال به شیر از پستان، کمک بخواهید.
- از یک تشک محکم (پوشیده شده از یک ورق کاملاً محکم) استفاده کنید. این می تواند خطر به دام افتادن، و خفگی را کاهش دهد.
- اتاق خود را به جای تخت خود با کودک خود به اشتراک بگذارید. قرار دادن کودک در رختخواب خود با خطر خفگی، به دام افتادن و ابتلا به SIDS همراه است. به اشتراک گذاری تختخواب برای دوقلوها یا سایر چند قلوهای بالاتر توصیه نمیشود.
- از صندلی نوزادان، صندلیهای اتومبیل، کالسکهها، کالسکه های مخصوص کودک و تاب کودک برای خواب معمول و چرتهای روزانه خودداری کنید. این موارد ممکن است منجر به انسداد راه هوایی نوزاد یا خفگی شود.
- از شلوغی بیش از حد، پوشیدن بیش از حد لباس یا پوشاندن صورت یا سر نوزاد خودداری کنید. این باعث میشود که نوزاد بیش از حد گرم نشود و خطرات خفگی کاهش یابد.
- برای جلوگیری از خفگی، از قرار دادن پشتی، پتو، روتختی یا اشیای نرم روی تخت نوزاد خودداری کنید.
- برای کمک به کاهش خطر خفگی و مرگ نوزادان در خواب، از دستگاههای تنفسی و سایر وسایل کمکی مانند بالش ضد خفگی نوزاد و تشکهای خاص بدون مشورت و هماهنگی با پزشک – خودداری کنید.
- همیشه تخت و گهواره نوزاد را در مناطق بدون خطر – جایی که سیم و آویز ندارند قرار دهید تا خطر خفگی را کاهش دهید.





